I tessuti: la sclerodermia e i suoi pericoli
In Italia convivono con questa malattia all’incirca 30.000 persone, l’80% delle quali donneUna malattia autoimmune cronica, dalle conseguenze potenzialmente pesantissime per l’organismo. La sclerodermia, o sclerosi sistemica, attacca il tessuto connettivo che coinvolge il sistema vascolare, la cute e gli organi interni. La caratteristica principale di questa patologia è la produzione in eccesso di collagene e di matrice extra-cellulare, che finisce per provocare una fibrosi della cute e degli organi interni, con delle alterazioni vasomotorie, ulcere cutanee e una disregolazione della motilità dell’apparato digerente. In Italia convivono con questa malattia all’incirca 30.000 persone, l’80% delle quali donne.
Cause e sintomatologia
Non si tratta di una malattia legata a un solo fattore scatenante: ha una genesi multifattoriale che provoca la fibrosi (l’ispessimento della pelle e dei tessuti connettivi degli organi interni) e una progressiva occlusione dei piccoli vasi sanguigni. Il sistema immunitario finisce per aggredire i tessuti e la continua cicatrizzazione, cronica e disfunzionale, degenera in fibrosi. Questo ispessimento continuo dei tessuti può dare origine a complicanze molto gravi per gli organi e i più colpiti sono i polmoni.
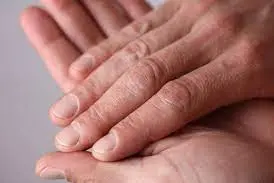
Il sintomo più precoce della sclerodermia è il cosiddetto “fenomeno di Raynaud”, che provoca il cambiamento di colore delle estremità, in particolar modo delle dita delle mani. Un fenomeno generato dalla diminuzione del flusso sanguigno ai tessuti che si manifesta soprattutto quando si è esposti a frequenti cambi di temperatura. Le dita possono inoltre risultare tumefatte. Gli altri sintomi sono debolezza muscolare, l’infiammazione e i dolori alle articolazioni, la presenza di teleangectasie (alterazione dei capillari) e di anticorpi specifici nel sangue. Meno frequenti, ma comunque possibili, sono manifestazioni come artrite, artralgie, impegni renali (insufficienza renale cronica, crisi renale sclerodermica) e cardiaci, questi ultimi variabili (dai disturbi di conduzione a quelli del ritmo cardiaco, fino alla miocardite). In alcuni casi, si è registrata la presenza di disturbi del tratto digerente: reflusso gastro-esofageo, sindrome da malassorbimento, stipsi, diarrea, incontinenza fecale.
Le tipologie
Esistono tre tipologie prevalenti di sclerodermia: la forma diffusa, una sclerosi cutanea che si estende ai gomiti o alle ginocchia e che può interessare anche tronco o addome; la forma limitata, una sclerosi cutanea su gomiti e ginocchia che comprende però anche calcinosi cutanea, fenomeno di Raynaud, esofagopatia, sclerodattilia e teleangiectasie; la forma sine scleroderma, che attacca esclusivamente gli organi interni.
***
Arrivare alla diagnosi per frenare i sintomi
Per procedere alla diagnosi di sclerodermia è ovviamente fondamentale l’analisi dei sintomi, anche se, nel caso del fenomeno di Raynaud, non è garanzia di sclerosi sistemica (si stima infatti che soltanto un soggetto su dieci che presenta il fenomeno sviluppi effettivamente la sclerodermia, anche se il 98% dei pazienti affetti da sclerodermia presenta questo sintomo).
La diagnosi
Una volta effettuata l’analisi dei sintomi e raccolta l’anamnesi del paziente da parte dello specialista reumatologo, generalmente si procede con la videocapillaroscopia, un esame non invasivo che consente di analizzare i capillari della zona che circonda le unghie.
In condizioni normali, questi capillari devono apparire sottili e regolari; in fase sclerodermica, invece, risultano alterati, difformi e dilatati. Oltre alla videocapillaroscopia, altri esami tradizionali sono la ricerca nel sangue dei cosiddetti “autoanticorpi”, le prove di funzionalità respiratoria e di diffusione alveolo-capillare, una tac dei polmoni, un monitoraggio dell’attività cardiaca con un’ecodopplergrafia cardiaca, una radiografia dell’esofago. Sono tutti gli organi interni più soggetti alla sclerodermia.
Le terapie
La diagnosi precoce risulta essere peraltro un fattore fondamentale per provare quantomeno a limitare l’evoluzione di questa patologia, il cui sviluppo nel corso degli anni è ancora oggi molto difficile da frenare: il meccanismo che innesca la reazione del sistema immunitario non è stato infatti ancora chiarito dalla comunità scientifica e per questo motivo non esistono delle terapie risolutive in merito. Esistono, invece, delle terapie che risultano utili per un rallentamento oppure, nei casi migliori, per bloccare il peggioramento della patologia, controllando inoltre alcune manifestazioni degli organi più colpiti, ma non è possibile risolvere in maniera definitiva la malattia. I cortisonici, per esempio, riescono ad agire con la loro funzione antinfiammatoria e immunosoppressiva.
Lo specialista che si fa carico del paziente affetto da sclerodermia ha il compito di individuare la terapia migliore per trattare i sintomi, sapendo che non è possibile arrivare a una cura definitiva. L’obiettivo è dunque far sì che il paziente possa avere una qualità della vita almeno dignitosa, continuando a seguire l’evoluzione della malattia nel tempo nella speranza di arrivare quantomeno a una fase di remissione e di azzeramento dei sintomi.
I numeri
In Italia, secondo i dati attualmente disponibili, vengono diagnosticati all’incirca 300 nuovi casi all’anno, che colpiscono prevalentemente i soggetti di sesso femminile, con il picco massimo di incidenza riscontrato nella fascia d’età che va tra i 30 fino ai 50 anni.
Trattandosi di una patologia molto spesso sottovalutata, il primo studio in merito nel nostro Paese è stato effettuato solamente nel 2019, prendendo in esame i dati disponibili del periodo 2010-2016.
Soltanto nel 2017, inoltre, la sclerosi sistemica è stata riconosciuta come malattia rara, un riconoscimento che determina per legge una maggiore attenzione ad alcuni aspetti della malattia quali, ad esempio, il monitoraggio e la raccolta dei dati che ad essa fanno riferimento.
***
Riflettori puntati: nuova campagna sui percorsi di cura
Gils, il Gruppo Italiano per la Lotta alla Sclerodermia, ha lanciato nell’ultimo anno la campagna “La sclerodermia è anche nostra”, in collaborazione con Liss (Lega Italiana Sclerosi Sistemica) e Amrem (Associazione Malati Reumatici Emilia-Romagna). L’obiettivo della campagna è quello di porre l’accento sulla sclerosi sistemica e fornire informazioni accurate su una patologia che molti italiani non conoscono, insieme a un approfondimento sul percorso di cura che non è ancora omogeneo in tutte le regioni d’Italia. Attualmente, i percorsi di cura prevedono una presa in carico a livello ospedaliero, con l’utilizzo di dispositivi fissi o indossabili. Gils punta a far sì che in futuro si possa procedere con una presa in carico diversa, imperniata sulla telemedicina e sul telemonitoraggio, con un’integrazione ospedale-territorio più accentuata. Pesa, ovviamente, la carenza di specialisti e di posti-letto dedicati.
La procedura attuale prevede che soltanto i pazienti monitorati da anni possano essere presi in carico al di fuori dell’ospedale: si tratta di soggetti la cui terapia è stata già ben identificata e in cui viene rilevata una aderenza già efficace ai percorsi di cura proposti. Si punta a far sì che chi ha condizioni fisiche difficili o problemi logistici possa essere preso in carico da una cura domiciliare, con una migliore integrazione tra ospedale e territorio e un monitoraggio profondo dei pazienti da remoto.
Obiettivi che possono essere centrati grazie a un utilizzo della tecnologia sempre più spiccato.